L'asthme en 10 questions
L'asthme en 10 questions
Mai est chaque année le mois de sensibilisation à l'asthme. En 2016, c'est la journée du 3 mai qui lui est dédiée à l'échelle mondiale.

1. Est-ce une maladie fréquente ?
L’asthme touche plus de 350 millions de personnes à travers le monde. Il s’agit d’une maladie étroitement liée au mode de vie occidental. En Belgique, on estime qu’au moins 13% d’enfants et 7% d’adultes sont asthmatiques soit plus d’un millions de personnes. Bien que nous disposions de traitements efficaces, environ 10% des asthmatiques restent difficiles à traiter, conduisant à une diminution importante de la qualité de vie.
2. Qu'appelle-t-on "asthme" ?
Il s’agit d’une maladie inflammatoire des bronches souvent provoquées par une allergie à des substances (les “allergènes”) de l’air que sont les pollens, les particules d’acarien et de cafard, et les moisissures. Chez certaines personnes appelées “atopiques” l’inhalation de ces allergènes provoque une inflammation des bronches entraînant de la toux, essouflement, oppression et le sifflement respiratoire, les quatre principaux symptômes de l’asthme.
3. Quand faut-il suspecter un asthme ?
Lorsque un ou plusieurs des symptômes sont présents, en particulier la nuit, après un effort physique ou lors d’une infection virale. Il faut donc être vigilant en cas de symptômes banals, comme de la toux à l’effort, parce que qu’il s’agit de signes d’alerte d’un asthme.
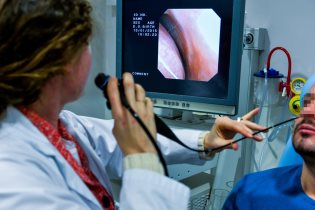
4. Comment confirmer le diagnostic d'asthme ?
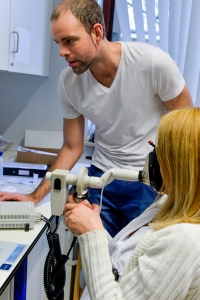
Si les sympômes permettent de suspecter un asthme, la confirmation du diagnostic nécessite toujours une mesure de la fonction pulmonaire et éventuellement une épreuve de provocation qui consiste à déclencher une légère reaction asthmatique par l’inhalation d’un produit “déclencheur” comme l’histamine ou par un excercice physique sub-maximum.
5. Quelles sont les causes de l'asthme ?
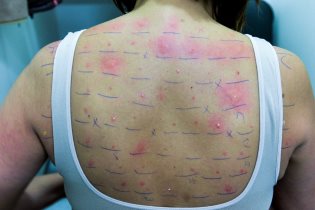
Principalement les allergènes de l’air, mais également certains environnements professionnels et des maladies générales plus rares. Ces allergènes sont les pollens acariens, epithelia d’animal, moisissures, et plus rarement cafard, aliments ou latex. L’identification de l’allergène responsable implique un interrogatoire détaillé et la réalisation de tests allergiques spécifiques comme les tests cutanés et certains dosages sanguins.
6. Une maladie isolée ?
Certainement pas, l’asthme, en particulier sévère, est souvent associé à des “co-morbidités”, c’est-à-dire des troubles induisant ou aggravant la maladie. Par exemple : l’obésité, le reflux gastro-oesophagien, une sinusite chronique, des troubles psychologiques, des apnées du sommeil, une faiblesse (déficit) immunitaire, des maladies générales, etc.
7. Quelles sont les bases du traitement ?
Tout asthmatique doit disposer d’un inhalateur “bronchodilatateur”, en permanence, pour traiter les accès aigus. Après avoir éliminé la cause, lorsque cela est possible (acariens, animaux, allergènes professionnels), la plupart des asthmatiques requièrent un traitement anti-inflammatoire basé sur l’inhalation de très petites doses de cortisone. Cette approche est cruciale car c’est elle qui a permis de juguler et de controller l’épidémie des mortalités par asthme des années 80. Cette cortisone inhalée ne provoque aucun effet secondaire sérieux et représente, encore aujourd’hui, le plus grand progrès du traitement de l’asthme depuis un siècle. Dans certains cas “difficiles” on ajoute d’autres médicaments, comme les bronchodilatateurs de longue action, des “anti-leukotriènes” et, dans des formes d’asthmes sévères, des anticorps anti-IgE, par voie sous-cutanée. Lorsque l’asthme reste mal contrôlé en dépit de l’ensemble des ces thérapeutiques, il faut alors faire appel à des traitements innovants qui ne sont pas encore commercialisées et qui sont disponibles dans le cadre d’études.
8. Le bilan et le traitement de l'asthme au sein de la clinique d'Immuno-allergologie du CHU Brugmann ?

Un interrogatoire approfondi et un examen clinique sont réalisés dans une approche multidisciplinaire impliquant pneumologue, interniste, dermatologue, ORL, diététicienne, kinésithérapeute, infirmière spécialisée, tous réunis sur le même site et ce, afin de privilégier une vision globale du patient dans son ensemble.
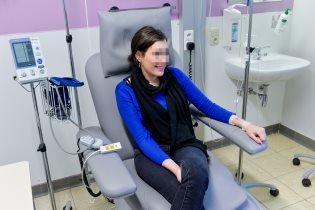
Des examens complémentaires sont ensuite réalisés, incluant la mesure de la fonction pulmonaire, des tests de provocations bronchiques, une exploration allergologique de plus de 80 allergènes différents, un examen ORL et diverses investigations plus spécialisées (comme l’expectoration induite, la mesure du NO exhalé, des tests d’effort couplés à une exposition alimentaire, etc). Le laboratoire d’Immunoallergologie du CHU Brugmann offre toutes les explorations validées dans ce domaine ainsi que des tests diagnostics très récents comme les basotests et le dosage d’anticorps par micro-array.
9. Et en ce qui concerne la recherche ?
Plusieurs programmes de recherche translationnelle sont en cours, financés en partie par des Fonds publics et par la Fondation Brugmann. Il s’agit aussi de mieux comprendre les mécanismes de l’épidémie actuelle d’allergies et l’effet protecteur de certaines parasitoses. Une partie de ces travaux sont réalisés dans le cadre d’une coopération interuniversitaire avec le Vietnam. Divers modèles inflammatoires sont développés.
La clinique d'Immuno-allergologie collabore aussi à des essais de nouveaux traitements innovants et prometteurs dans le domaine de l’asthme grave. Actuellement, nous évaluons l’interêt d’un traitement appelé Dupilumab (“anti-IL4”) chez des asthmatiques traités par de la cortisone quotidienne. Le but de cette étude est de montrer que ce nouveau traitement permet de diminuer ou de stopper la cortisone. Pour pouvoir participer à cette étude, tout renseignement est disponible auprès du médecin coordinateur de l’Unité de Recherche Clinique.
10. Quid de la mission d'enseignement de la clinique d'Immuno-allergologie ?
La clinique assure une partie importante de l’enseignement de l’immunoallergologie à l’ULB au niveau des futurs médecins (cours d’allergologie au Master 2) et des spécialistes (Certificat d'Université en Immunoallergologie Clinique). De nombreux stagiaires viennent se former chaque année.